Nachfolgend einige der häufigsten Probleme von Frauen und Männern, die eine mögliche Schwangerschaft erschweren.
Endometriose
Häufigkeit
Die Endometriose ist nach Myomen
die zweithäufigste gynäkologische Erkrankung.[1]
Etwa 4 bis 12 Prozent aller Frauen erkranken zwischen der Pubertät
und den Wechseljahren
daran, in Deutschland jedes Jahr etwa 40.000. Genaue Angaben zur Häufigkeit (Prävalenz
und Inzidenz) existieren nicht. Die Prävalenz
unterscheidet sich nach der klinischen Situation. So liegt sie bei Frauen mit Regelschmerzen
bei 40 bis 60 Prozent, bei Frauen mit chronischen Unterleibschmerzen bei
über 30 Prozent und bei Frauen mit unerfülltem Kinderwunsch bei etwa 20
bis 30 Prozent.[2]
Bei Verwandten ersten Grades (Mütter, Schwestern) von Endometriosepatientinnen
fand sich die Erkrankung mit einer Prävalenz von 6,9 Prozent ebenfalls,
dagegen nur in 1 Prozent der Mütter und Schwestern der Ehemänner.[3]
Bei gynäkologischen Operationen über einen Bauchschnitt findet sich in 1 bis
15 Prozent, bei allen gynäkologischen Bauchspiegelungen (Laparoskopien) in 5
bis 53 Prozent und bei Laparoskopien von Kinderwunschpatientinnen in 30
bis 50 Prozent eine Endometriose. Dabei weisen die betreffenden Frauen nur
zur Hälfte Symptome
auf.[1]
Diagnosestellung
Die Endometriose ist eine hormonabhängige Erkrankung, die extrem selten bei
präpubertären Mädchen und selten bei postmenopausalen Frauen vorkommt. Sie wird
am häufigsten bei Frauen zwischen dem 25. und 35. Lebensjahr
diagnostiziert.[9]
Die Patientinnen sind bei Diagnosestellung im Mittel 28 Jahre alt.[7]
Die Diagnose kann jedoch manchmal bereits wenige Monate nach der ersten Regelblutung,[10] in
Einzelfällen auch vor der ersten Regelblutung[11][12][13]
gestellt werden.Unspezifische Behandlungen, wie die Gabe hormoneller Verhütungsmittel, können die Beschwerden lindern und damit die korrekte Diagnostik ebenfalls verzögern. Ultraschalluntersuchungen werden als alleinige Untersuchung bei Unterbauchbeschwerden eingesetzt, obwohl damit lediglich Endometriosezysten der Eierstöcke sicher zu entdecken sind.[19][20][21][22]
Lokalisation
Im Bauchraum wird zwischen einer oberflächlichen peritonealen Endometriose, die nur das Bauchfell betrifft, und der sogenannten tiefen infiltrierenden Endometriose unterschieden, die in Strukturen wie Harnblasen- und Darmwand oder Harnleiter hineinwächst.[14]
Ursachen
Die Ursachen
für die Entstehung
der Endometriose sind nicht vollständig geklärt. Es gibt zahlreiche
Erklärungsmodelle, die jedoch bislang nicht zu beweisen sind. Die Transplantationstheorie
nach Sampson geht davon aus, dass lose Gebärmutterschleimhautzellen
bei der retrograden Menstruation
durch die Eileiter, aber auch über das Blut
und über die Lymphgefäße sowie bei Operationen verschleppt werden und sich
an anderer Stelle ansiedeln. Bei der Metaplasietheorie
nach Meyer entstehen Endometrioseherde an Ort und
Stelle aus embryonalen
Bauchhöhlenzellen,
dem sogenannten Zölomepithel.
Die Induktionstheorie stellt eine Kombination aus der Transplantations-
und Metaplasietheorie dar. Genetische Faktoren scheinen ebenfalls eine Rolle bei der
Erkrankung zu spielen.[25]
Umweltgifte, wie PCB, DDT oder Dioxine, können,
unter anderem, ähnlich wie Östrogene wirken und damit möglicherweise das endokrine
System bereits während der vorgeburtlichen Phase stören. Immunologische
Ursachen werden als Ursache ebenfalls diskutiert.[26]
Die Archimetratheorie von Leyendecker sieht die Endometriose als Folge
einer Adenomyosis oder deren Frühmanifestationen und somit als eine Erkrankung
der Archimetra an. Dieses Konzept stützt sich auf spezifische
Veränderungen des normalen Endometriums bei Frauen mit Endometriose, auf
archimetrale Funktionsstörungen wie Hyper- und Dysperistaltik
sowie auf eine archimetrale Infiltration in die Gebärmuttermuskulatur
(Myometrium).[27][28]
Das Archimetrakonzept wurde von Leyendecker zur Tissue Injury And
Repair-Theorie (TIAR) weiterentwickelt. Danach führt eine gesteigerte
Peristaltik der Gebärmuttermuskulatur zu kleinsten Verletzungen in dieser
(Autotraumatisierung). Im Reparationsmechanismus werden lokal Östrogene
freigesetzt, welche wiederum die Peristaltik verstärken. Daraus könnte ein Teufelskreis
entstehen.[29][30]
Es gibt allerdings auch Hinweise, dass ein Zusammenhang mit erhöhten Östrogenen
für die Adenomyosis besteht, nicht jedoch für andere Endometrioselokalisationen.[31]Keine der vorliegenden Theorien kann jedoch bislang das komplexe Bild der Endometriose erklären. Vielmehr muss man ein multimodales Konzept aus den bisher bekannten Theorien annehmen, in dem eine Vielzahl von verschiedenen Faktoren zusammenwirkt.[7] So sah Weinschenk eine Störung des vegetativen Nervensystems als Auslöser der fehlerhaften Peristaltik.[32][33]
Symptome
Leitsymptome der Endometriose sind mit dem Menstruationszyklus verbundene krampfartige
Schmerzen von steigender Intensität (Dysmenorrhoe),
aber auch chronische Bauch- und Rückenschmerzen kommen vor. Von einigen
Wissenschaftlern wird die Dysmenorrhoe dabei nicht als Folge, sondern als
Frühsymptom der Endometriose angesehen.[32][33]
Bei Befall des Douglas-Raums können auch Schmerzen
beim Geschlechtsverkehr oder schmerzhafter oder erschwerter Stuhlgang (Dyschezie)
auftreten.[7]
Ebenso sind Schmerzen
beim Harnlassen beschrieben.[40][47]
Die Regelschmerzen korrelieren dabei weder mit der Größe der Endometrioseherde
noch mit einer speziellen anatomischen Lage. Die Entstehung der Dauerschmerzen
ist mit einer starken Ausdehnung der Herde vergesellschaftet. Man geht davon
aus, dass tief eindringende Endometrioseinseln kleinste Nerven im Beckenraum
entweder durch Kompression oder durch Infiltration reizen.[48]
Die Regelblutung kann verstärkt und verlängert sein.[14]
Eine Harnstauung kann auf eine tiefe
infiltrierende Endometriose hindeuten.[49]
Bei rund der Hälfte der Patientinnen verursacht die Krankheit jedoch keine oder
nur geringe SymptomeAnovulation
Symptome
Ursache
- Die Ursache liegt zentral auf der Ebene des Gehirns (Hypothalamus,Hypophyse).
- Es liegt ein gestörtes Gleichgewicht zwischen der Hypophyse und den Eierstöcken vor (beispielsweise PCO).
- Die Ursache liegt auf der Ebene der Eierstöcke (beispielsweise vorzeitige Menopause).
- Ein erhöhter Prolaktinspiegel kann sowohl zu Kategorie 1 als auch zu Kategorie 2 gehören.
Leider gab es dazu keinen deutschen
Videobeitrag im Internet, daher nur mit deutschen Untertiteln
Behandlung
Polyzystisches Ovarialsyndrom (PCOS)
Das Polyzystische Ovar-Syndrom (engl.: Polycystic ovary syndrome; kurz: PCO-Syndrom, PCOS), eigentlich Syndrom polyzystischer Ovarienist eine der häufigsten Stoffwechselstörungen geschlechtsreifer Frauen, ausgelöst durch unterschiedliche pathogenetische Mechanismen. Das PCOS ist die häufigste Ursache für erhöhte Androgenspiegel(Hyperandrogenismus), Zyklusstörungen und Unfruchtbarkeit bei Frauen. Die ältere Bezeichnung Stein-Leventhal-Syndrom ist auch heute noch in Gebrauch. Andere mögliche Bezeichnungen sind chronische hyperandrogenämische Anovulation (CHA) oderPolycystic Ovarian Disease (PCOD).
Vorkommen
Definition und klinische Symptome
- Polyzystische Ovarien – Zysten in den Eierstöcken. Das polyzystische Ovar(PCO) ist durch acht und mehr subkapsuläre Zysten mit einem maximalen Querschnitt von zehn Millimetern und durch eine relative Vermehrung desStromagewebes definiert. Ein zusätzliches Kriterium ist die Ovarvergrößerung. Je nach Definition haben 80 bis 100 Prozent der PCOS-Patientinnen polyzystische Ovarien. Ob polyzystische Ovarien vorliegen, kann mittelsUltraschalldiagnostik festgestellt werden. Auf den Ultraschallbildern (Sonogramm) sind dann viele kleine schwarze „Löcher“ in den Eierstöcken zu erkennen.
- Oligo- oder Anovulation - chronische Zyklusstörungen in Form von Oligo-/Amenorrhoe. Zyklusstörungen sind ein früh auftretendes klinisches Symptomund bestehen häufig bereits direkt nach der zum normalen Zeitpunkt auftretenden Menarche. Bei unregelmäßigen Zyklen gilt es zwischen der sogenannten Oligomenorrhoe und der Amenorrhoe zu unterscheiden. Oligomenorrhoe liegt vor, wenn die Abstände der Blutungen länger als 35 Tage betragen, während eine Amenorrhoe dagegen bedeutet, dass gar keine Blutungen auftreten.
- Virilisierung als klinisches Zeichen zu hoher Androgenspiegel. Dieses Symptom erfordert die Suche nach anderen Erkrankungen der Hypophyse, der Nebenniere und des Ovars. Klinisch kann sich die Virilisierung als Hyperseborrhoe, Akne, Hirsutismus oder Alopezie manifestieren.
Labordiagnostik
- erhöhte Testosteron-, Androstendion-, Dehydroepiandrosteron-Sulfat- und Prolaktin-Spiegel
- ein erhöhter LH/FSH-Quotient > 2 (nicht zwingend)
Ursachen
Mögliche Folgen und Komplikationen
- Unfruchtbarkeit
- Diabetes mellitus Typ 2
- Herz-Kreislauf-Erkrankungen
- psychische Störungen[3]
- soziale Probleme
- vermehrte Fehlgeburten
Therapie
Kein Kinderwunsch
- antiandrogene Antibabypille
Kinderwunsch
- Ernährungsumstellung
- vermehrte körperliche Aktivität
- Clomifen
- Gonadotropine (hMG, FSH) nach vorheriger Ovarialsuppression durch GnRH-Analoga
- Glucocorticoide
- pulsatile Gabe von GnRH
- Metformin (bei Vorliegen eines metabolischen Syndroms mit Insulinresistenz, z. Z. noch Off-Label-Use, d. h noch nicht offiziell zugelassen für diesen Zweck) Auch Metformin schlägt teilweise bei schlanken Frauen genauso an, wie bei übergewichtigen Frauen und wird in den USA häufig angewandt ist aber in Deutschland zu dem Zweck nicht zugelassen.
- Operative Behandlung (z. B. sog. Laserdrilling der Ovarien im Rahmen einer Laparoskopie: mit fokussiertem CO2-Laserwerden ca. 15–20 etwa 1 mm breite Stanzen in die Tunica albuginea gesetzt. Für eine begrenzte Zeit stellen sich wieder Ovulationen ein, der Mechanismus ist unklar. [4])
Akupuntur
Frühe Menopause
Sobald Sie in der Menopause sind, ist eine Schwangerschaft nicht mehr möglich. In der Zeit vor der Menopause (die Perimenopause) kann es sehr schwierig sein, schwanger zu werden. Wenn Ihre Mutter früh in die Menopause kam, besteht auch bei Ihnen eine höhere Wahrscheinlichkeit dafür. Aus diesem Grund sollten Sie herausfinden, in welchem Alter Ihre Mutter in die Menopause kam. Wenn sie früh in die Menopause kam, sollten Sie mit Ihrem Arzt über Ihre Pläne Familienplanung sprechen.
http://de.clearblue.com/noch-nicht-schwanger/welche-faktoren-verursachen-fertilitatsprobleme
Kurze Lutealphase
Ist der Zeitraum zwischen Ihrem Eisprung und dem Beginn Ihrer nächsten Periode zu kurz (kürzer als 10 Tage) kann dies bedeuten, dass Sie zwar schwanger werden können, aber dass die befruchtete Eizelle abgestoßen wird, bevor Sie sich in der Gebärmutterschleimhaut einnisten kann. Dies können Sie feststellen, wenn Sie einen Ovulationstest oder Fertilitätsmonitor verwenden – zählen Sie die Tage zwischen Ihrem zweiten fruchtbarsten Tag und dem Beginn Ihrer Periode. Sprechen Sie mit Ihrem Arzt darüber, da eine zu kurze Lutealphase behandelbar ist.http://de.clearblue.com/noch-nicht-schwanger/welche-faktoren-verursachen-fertilitatsprobleme
Chlamydiose
Krankheitserreger
Verbreitung
Ursachen und klinische Erscheinungen
Untersuchungsmethoden
Behandlung
Vorbeugung
Uterusmyom
Myome der Gebärmutter (Uterusmyome) sind die häufigsten gutartigenTumoren der Frau; so weisen ca. 25 Prozent der Frauen nach dem 30. Lebensjahr Uterusmyome (englisch Fibroids) auf, etwa 25 Prozent von ihnen haben Beschwerden. Myome können einzeln vorkommen (solitäre Myome), oft aber sind sie in größerer Zahl in der Gebärmutter verteilt. Eine durch Myome vergrößerte Gebärmutter wird als Uterus myomatosus bezeichnet. Von ihrer Form her sind Myome meist rund,histologisch meist Leiomyome.
Entstehung
Einteilung
submuköse Myome: direkt unter der Gebärmutterschleimhaut, bzw. im Myometrium mit Kontakt zur Gebärmutterschleimhaut; submuköse Myome verursachen oftmals verstärkte Regelblutungen; eine Sonderform stellt dasMyoma in statu nascendi dar; es bezeichnet ein submuköses, gestieltes Myom, welches in den Gebärmutterhalskanal eintritt und „geboren“ wird.Man unterscheidet nach der Lage des Myoms bezogen auf die unterschiedlichen Schichten des Uterus mehrere unterschiedliche Typen:
- intramurale Myome: in der Muskelschicht (Myometrium) der Gebärmutter gelegen; oftmals größer als submuköse Myome komprimieren sie die Blase und führen neben Beschwerden beim Wasserlassen (Dysurie) oft auch zu schmerzhaften Regelblutungen.
- subseröse Myome: dem Uterus außen (unter dem Bauchfell der Gebärmutter) aufliegend, entweder breitbasig oder gestielt; subseröse Myome werden dort oftmals sehr groß und können lange beschwerdefrei bleiben. Aufgrund ihrer Größe und des daraus resultierenden Druckes auf Blase und Darm kann es zu häufigem Harndrang oder Druckschmerzen im Bereich des Unterbauches kommen.
- intraligamentär wachsende Myome: seltenere Myome, in den bds. seitlich der Gebärmutter gelegenen Bindegewebsschichten (meist den breiten Gebärmutterbändern) lokalisiert; dort können sie die Harnleiter komprimieren und dann ggf. durch den resultierenden Harnaufstau zu einer Nierenerkrankung führen.
- Zervixmyome: kommen in etwa 8 Prozent der Fälle vor, wachsen innerhalb der Muskulatur des Zervixbereiches und können sowohl den Zervikalkanal komprimieren, als auch Druck auf naheliegende Strukturen (Blase, Mastdarm etc.) ausüben.[6]
Symptome
Schmerzen, Druckgefühl, Fremdkörpergefühl im Unterleib vor allem bei großen Tumoren bzw. subserösen MyomenWeitere mögliche Beschwerden sind:
- Obstipation (durch Druck auf den Darm)
- Beschwerden beim Wasserlassen (durch Druck auf die Blase; mögliche Folgen:Dysurie, Pollakisurie, Inkontinenz)
- Beschwerden beim Geschlechtsverkehr (Dyspareunie)
- Auch Kreuzschmerzen und (Nerven-)Schmerzen in den Beinen (durch den Druck des Tumors auf die präsakral austretenden Nerven) sind möglich.
- akutes Abdomen: durch Stieldrehung eines gestielten subserösen Myoms mitNekrose und reaktiver Peritonitis
Myome und Schwangerschaft
Sekundäre Veränderungen
- Die häufigste Veränderung betrifft eine Erweichung, welche mehrere Formen einnehmen kann. Die bei Weitem häufigste Form ist die hyaline Degeneration (etwa 60 %), daneben können die zystische Degeneration mit zentraler Hohlraumbildung sowie die myxomatöse Degeneration erwähnt werden. Eine seltene Form stellt die fast ausschließlich in der Schwangerschaft auftretende, beschwerdereiche rote Degeneration dar.
- Eine Verhärtung erfolgt meist in Folge einer Verkalkung oder einer Fibrosierung (Fibroleiomyom).
- Nekrosen sind entweder hämorrhagisch oder ischämisch bedingt.
- Infektionen erfolgen durch aufsteigende Keime
- maligne Degeneration: Etwa 0,1 % der Myome erweisen sich als bösartig (Leiomyosarkome). Während man früher von einer malignen Entartung gutartiger Myome ausging, lassen spätere genetische Untersuchungen (Levy et al, 2000) stark annehmen, dass die Sarkome schon primär als solche entstehen und vorerst nur verkannt werden aufgrund differentialdiagnostischer Schwierigkeiten. Leiomyosarkome können sowohl sonographisch, als auch tomographisch einem Myom ähneln; meist ist es die rasche Größenprogression die den Verdacht auf eine potentielle Malignität erweckt. Nachgewiesen kann ein Leiomyosarkom nur pathologisch nach dessen vollständiger Entfernung, entweder selbstständig (bei einer Enukleation) oder im Rahmen einer Gebärmutterentfernung.
- Zu den seltenen sekundären Veränderungen der Myome zählen die ödematöse Auflockerung sowie angiomatöse (gefäßreiche), endometriotische, lipomatöse (fettige) oder chronisch entzündliche Veränderungen.[8
Männliche Unfruchtbarkeit
Unfruchtbarkeit Mann - Ursachen und Behandlungsmethoden:
- Schlechte Spermienqualität
- Hodenschäden und Entzündungen
- Hormonelle Ursachen
- Blockierte Samenwege
- Stress & Gewohnheiten
Schlechte Spermienqualität
- zu wenig Spermien
- unbewegliche Spermien
- zu viele verformte Spermien
Behandlung: Mittels detaillierter Samenuntersuchungen oder einem Samenzellinvasionstest (auf einer Glasscheibe werden Eizelle und Samenzelle zusammengeführt, es wird getestet, ob die Samenzelle eindringen und verschmelzen kann) lässt sich die Spermienqualität bestimmen. Das so genannte Spermiogramm gibt dann Aufschluss über die Qualität der Spermien. Bei einem schlechten Spermiogramm kann der Mann eine Hormontherapie machen.
Hodenschäden und Entzündungen
- Hodenhochstand
- Hodenverdrehung
- Hodenentzündung (durch Mumps oder andere Viruserkrankungen)
- Krampfader im Hoden
- Verletzung der Hoden
- Entzündungen der Geschlechtsdrüsen (Nebenhoden, Prostata, Samenblasen)
Eine Störung des Hormonhaushalts kann auch beim Mann Ursache für eine schlechtere Samenqualität und Unfruchtbarkeit sein. Jedoch kommen hormonelle Ursachen für Unfruchtbarkeit beim Mann selten vor.
Behandlung: Hormontherapie falls möglich.
Sind die Samenwege durch beispielsweise eine Entzündung oder eine Verletzung blockiert, kann auch das zur Unfruchtbarkeit beim Mann führen. In diesem Fall werden zwar ausreichend gesunde Spermien produziert, können jedoch nicht "weitergegeben" werden und so in die Samenflüssigkeit gelangen.
Behandlung: Hodenbiopsie zur Gewinnung der Spermien für eine Spermieninjektion.
- Stress
- Erschöpfung und/oder Schlafstörungen
- Umweltgifte
- Unter- oder Übergewicht
- Rauchen
- Alkohol
- Medikamente
Behandlung: Die persönliche Lebenssituation und der eigene Lebensstil sollten genauestens beobachtet und gegebenenfalls geändert werden!
Es bedarf bei beiden Partnern viel Gefühl, Zärtlichkeit und Geduld. Scheuen Sie sich auch nicht, psychologische Hilfe in Anspruch zu nehmen. Aktiver Sport, eine ausgewogene Ernährung, Atem- und Entspannungstechniken und andere individuelle Methoden zum Stressabbau können helfen, negativen Stress zu beseitigen. Außerdem sollte der Verzicht auf Rauchen, schlechte Essgewohnheiten und Alkohol in Angriff genommen werden.
Gelbkörperschwäche
Ovarialzyste
Die Ovarialzyste (Eierstockzyste) ist ein
bei Menschen oder Säugetieren in oder an den Eierstöcken gebildeter sackartiger, mit Flüssigkeit unterschiedlicher Konsistenz
gefüllter Hohlraum oder eine Geschwulst, die in
aller Regel gutartig ist. Sie wächst von einigen Millimetern bis zu über 15
Zentimetern Durchmesser an.
Formen
Die
meisten Ovarialzysten sind funktionelle Zysten. Funktionelle Zysten können infolge der
normalen, hormonell bedingten,
zyklischen Veränderungen am Eierstock entstehen. Sie treten aber auch wegen
eines gestörten Hormonhaushalts oder als Nebenwirkung einerHormontherapie auf. Funktionelle Zysten findet man
fast ausschließlich bei der geschlechtsreifen Frau,
häufig kurz nach der Pubertät, und in denWechseljahren.
Diagnostik
Häufig sind Ovarialzysten nur
wenige Zentimeter groß und verursachen keineSymptome. Sie werden in der Ultraschalluntersuchung beim Frauenarzt entdeckt. Moderne Ultraschallgeräte können bereits wenige Millimeter große
zystische Veränderungen am Eierstock erkennen, die ungefährlich sind. Nach
heutiger Einschätzung handelt es sich bei im vaginalen Ultraschallbild
auffälligen Befunden am Eierstock in über 98 Prozent der Fälle um normale
Veränderungen, die nicht operiert werden müssen.
Therapie
Die
Therapie ist von dem zugrundeliegenden Zystentyp abhängig. Die häufigsten
Ovarialzysten bei der geschlechtsreifen Frau bedürfen primär keiner Therapie,
da sie sich oft spontan zurückbilden und erst ab einer gewissen Größe
Beschwerden verursachen. Ein Behandlungsgrund bei funktionellen Zysten liegt
vor bei persistierenden, d.h. sich nicht spontan zurückbildenden Zysten,
starken Beschwerden, Komplikationen und neu aufgetretenen Ovarialzysten nach
den Wechseljahren.
Immunologische Probleme
Es kommt vor, dass der Körper
eigene und fremde Keimzellen angreift und zerstört. Unter Umständen kann eine
Eizellspende zur gewünschten Schwangerschaft führen, wenn der Körper seine
eigenen Eizellen zerstört. In Deutschland sind Eizellspenden allerdings nicht
erlaubt.
Gelegentlich enthält der Zervixschleim so viele
Antikörper gegen Spermien, dass diese in der Beweglichkeit stark eingeschränkt
oder ganz abgetötet werden. Die Befruchtung bleibt dann aus.
Immunobead-Test
· Warum wird die Untersuchung
durchgeführt?
Mithilfe des IBT können verschiedene
Arten von Antikörpern gegen Spermien in unterschiedlichen biologischen Proben
nachgewiesen werden, unter anderem in Blut, Zervixschleim und Samenzellen. Der
Test kann das Vorhandensein von Antikörpern sowie den Schweregrad der
Antikörperbildung anzeigen, so wie auch welcher Teil der Samenzellen speziell
davon betroffen ist. In einer Blutprobe kann ein IBT-Test nachweisen, ob die Antikörper aus
dem Blutkreislauf oder der Umgebung der Fortpflanzungsorgane stammen.
Wie wird die Untersuchung durchgeführt?
Immunologische Probleme
Gelegentlich enthält der Zervixschleim so viele Antikörper gegen Spermien, dass diese in der Beweglichkeit stark eingeschränkt oder ganz abgetötet werden. Die Befruchtung bleibt dann aus.








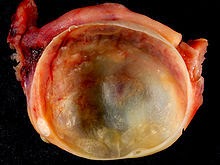

Ich habe versprochen, dass ich mein Zeugnis über das Kraut abgeben werde, das dieser Mann namens Dr. AKHERE mir geschickt hat, um mein Myom und meinen verstopften Schlauch zu heilen
AntwortenLöschenIch bin Andrew Jessica aus den USA. Ich möchte mich ganz herzlich bei Dr. AKHERE bedanken, dass er mir mit seinen Kräutern geholfen hat. Nach 6 Jahren Ehe ohne Kind, aber danke Gott heute mit der Hilfe von DR AKHERE Kräutern, die ich innerhalb eines Monats schwanger wurde zwei Wochen nach der Verwendung seiner Kräuter, und ich bete, dass Gott ihm mehr Macht gibt, um anderen zu helfen, die versuchen, schwanger zu werden. Versuchen Sie, einen Ehemann / Ehemann zurückzubekommen
Hallo alle zusammen, die ich bezeugen möchte, wie ich von Myom geheilt wurde. Ich habe seit 2016 mit einem so heftigen Schmerz an Myom gelitten, dass ich so viel Geld dafür ausgeben muss, um Schmerzlinderung im Krankenhaus zu bekommen, und ich habe mehrere Ärzte besucht. Aber alles vergebens, meine Welt neigte sich allmählich wegen der Schmerzen während meiner Regelblutung zu einem Ende, bis ich in einem Gesundheitsforum einen Beitrag über einen Kräuterdr. ODION sah, der Kräuterportionen zur Heilung von Menschen von verschiedenen Krankheiten einschließlich Myomen verwendet Ich bezweifelte zunächst, ob es uns möglich ist, das 9 cm große Myom in meinem Mutterleib zu verkleinern, aber ich beschloss, es zu versuchen. Als ich diesen Kräuterarzt über seine E-Mail kontaktierte, bereitete er einen Kräuteranteil vor und schickte ihn mir per Kurierdienst, als ich diese Kräutermedizin erhielt, gab er mir Schritt für Schritt Anweisungen, wie ich sie anwenden sollte. Als ich sie wie angewiesen anwendete, war ich nur 1 Monat lang völlig frei von Myomen. Ich empfehle dies allen meinen Freund Familie in der Welt heute, die immer noch suffe Sie können ihn über die E-Mail-Adresse (drodion60@yandex.com) anrufen. oder WhatsApp ihn über +2349060503921 Tatsächlich ist er ein Gott, der gesandt wird
AntwortenLöschenHallo alle zusammen, die ich bezeugen möchte, wie ich von Myom geheilt wurde. Ich habe seit 2016 mit einem so heftigen Schmerz an Myom gelitten, dass ich so viel Geld dafür ausgeben muss, um Schmerzlinderung im Krankenhaus zu bekommen, und ich habe mehrere Ärzte besucht. Aber alles vergebens, meine Welt neigte sich allmählich wegen der Schmerzen während meiner Regelblutung zu einem Ende, bis ich in einem Gesundheitsforum einen Beitrag über einen Kräuterdr. ODION sah, der Kräuterportionen zur Heilung von Menschen von verschiedenen Krankheiten einschließlich Myomen verwendet Ich bezweifelte zunächst, ob es uns möglich ist, das 9 cm große Myom in meinem Mutterleib zu verkleinern, aber ich beschloss, es zu versuchen. Als ich diesen Kräuterarzt über seine E-Mail kontaktierte, bereitete er einen Kräuteranteil vor und schickte ihn mir per Kurierdienst, als ich diese Kräutermedizin erhielt, gab er mir Schritt für Schritt Anweisungen, wie ich sie anwenden sollte. Als ich sie wie angewiesen anwendete, war ich nur 1 Monat lang völlig frei von Myomen. Ich empfehle dies allen meinen Freund Familie in der Welt heute, die immer noch suffe Sie können ihn über die E-Mail-Adresse (drodion60@yandex.com) anrufen. oder WhatsApp ihn über +2349060503921 Tatsächlich ist er ein Gott, der gesandt wird
AntwortenLöschen